Bolest v krku je varovným signálem. Možná je to jen přepětí a měli byste se jen uvolnit a odpočinout si. Ale co když je bolest spojena s osteochondrózou krční páteře? Je důležité věnovat zvýšenou pozornost příznakům a léčbě, protože komplikace mohou postihnout nejdůležitější orgán – mozek.
Co je cervikální osteochondróza
Osteochondróza krční páteře je degenerativní onemocnění osteochondrálního systému těla. Vede k destrukci krčních meziobratlových plotének, růstu kostní tkáně obratlů a tvorbě výrůstků na jejich povrchu.
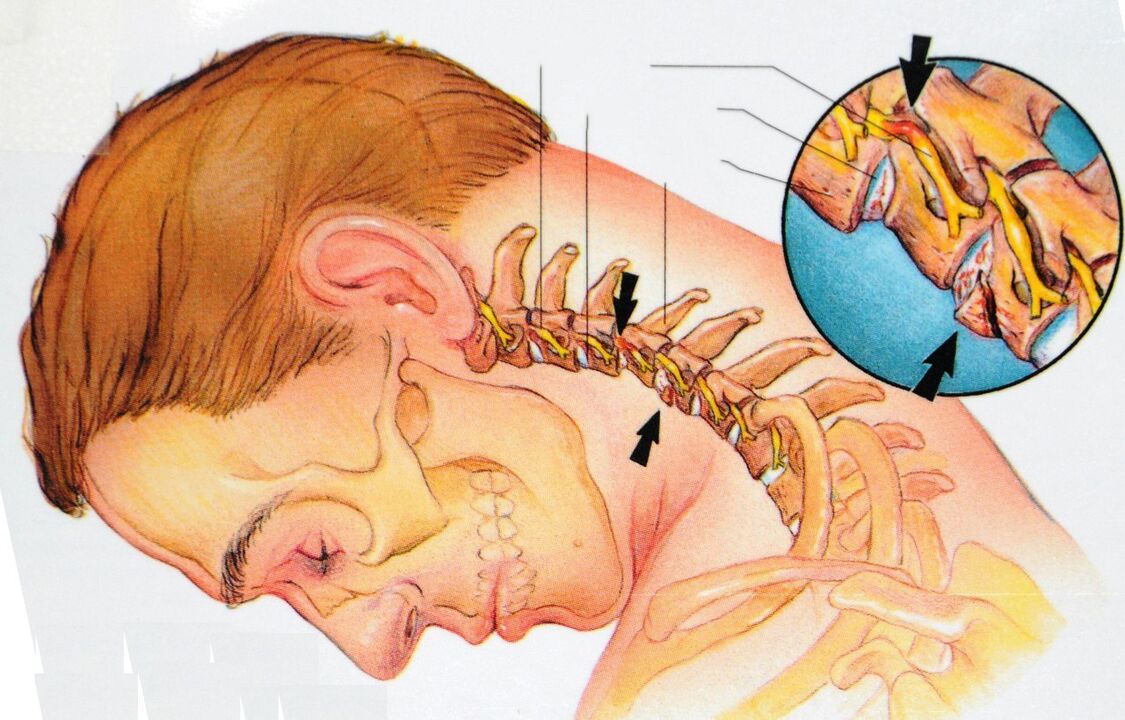
Osteochondróza krční páteře
Krční páteř se skládá ze sedmi obratlů, z nichž první se kloubí s lebkou. Anatomickou a funkční jednotkou páteře je pohybový segment páteře. Jedná se o kloubní komplex, díky kterému se páteř pohybuje. Komplex se skládá ze dvou obratlů, meziobratlové ploténky, kloubních ploch obratlů (faset), nervů, vazů a svalů.
Osteochondróza začíná poškozením meziobratlového disku a postihuje všechny okolní tkáně. Postupem času proces vede k narušení biomechaniky páteře jako celku. S rozvojem osteochondrózy se mohou tvořit herniované meziobratlové ploténky a komprese nervových kořenů a krevních cév.
Patologické procesy v meziobratlové ploténce procházejí čtyřmi stádii: podvýživa, oslabení vazů, poškození ploténky a komprese nervů.
Fáze 1. Výživové a metabolické poměry meziobratlové ploténky jsou narušeny. Disky jsou díky své struktuře napájeny pouze za pohybu. Pokud tam není, začínají degenerativní změny ve tkáni: ploténka hladoví a dehydratuje se. Ztráta vody vede k tomu, že intervertebrální ploténka nemůže plnit funkce tlumení nárazů. Zatížení vláknitého prstence se zvyšuje, objevují se v něm praskliny a trhliny. V tomto okamžiku se může objevit mírná bolest.
Fáze 2. Ve druhém stadiu je oslaben vazivový aparát pohybového segmentu páteře. Spojení se stává patologicky pohyblivým. Patologický proces v ploténce se zhoršuje, začíná herniace (prolaps) - únik nucleus pulposus trhlinami ve vazivovém prstenci. Bolest se stává periodickou.
Fáze 3. Dále je trvale poškozena meziobratlová ploténka. Nucleus pulposus disku přesahuje anulus fibrosus. Výsledná kýla může zasahovat do nervových kořenů. Vyvíjí se zánětlivý proces. To se projevuje exacerbací bolesti, tzv. radikulárním syndromem.
Fáze 4. Ve čtvrté fázi léze postihuje blízké tkáně. Je možná komprese radikulární tepny, což vede k nedostatečnému prokrvení míchy. V důsledku toho může být část páteře zcela imobilizována.
 Fáze cervikální osteochondrózy
Fáze cervikální osteochondrózyPrvní příznaky a hlavní příznaky
Na začátku vývoje osteochondrózy krční páteře se objevuje nepohodlí, omezení pohybu, bolest v krční oblasti. Často se tomu nepřikládá důležitost.
V průběhu času se bolest zesiluje, stává se bolestivou, pálením, bolestí hlavy, krku, lopatek, ramen - možná se vyvíjí syndrom vertebrální tepny. Tepna se skřípne nebo křeče a průtok krve je narušen.
Ve stádiu 1–2 cervikální osteochondrózy se často objevují oftalmologické problémy spojené se spasmem v cévách. Ztmavnutí v očích, blikání, vzhled „plováků“, barevné skvrny před očima - to vše jsou příznaky osteochondrózy.
Nejčastější příznaky cervikální osteochondrózy:
- Migrény, závratě, nevolnost a kašel.
- Porucha sluchu, bolest ucha, obličeje.
- Motorické poruchy v rukou a nohou. Citlivost kůže na pokožce hlavy může zmizet.
- Bolest v ruce. Pokud dojde k sevření nervového kořene, celá oblast, do které vysílá impulsy, může bolet nebo „vypadnout“.
Kromě výše uvedených příznaků lze identifikovat tři hlavní bolestivé syndromy, které doprovázejí osteochondrózu krční páteře. Syndrom je celý komplex příznaků. Určení syndromu vedoucí bolesti je důležité, protože celý léčebný režim je založen na odstranění bolesti. Ale je nemožné ho odstranit bez znalosti jeho původu.
Myofasciální syndrom - bolest kosterních svalů a přilehlých fascií. Porucha je spojena s přetížením, které způsobuje spasmus, hypertonicitu a bolestivé uzliny uvnitř svalu (spouštěcí body).
Radikulární syndrom - bolest způsobená prodlouženým stlačením kořenů míšních nervů. Proces tvorby kýly u spinální osteochondrózy vede k uskřípnutí nervových vláken a následné zánětlivé reakci. Bolest se šíří podél nervu.
Fazetový syndrom - bolest v obratlových kloubech. Obratle z druhého krčního mají kloubní výběžky, které jsou navzájem spojeny fasetovými klouby. Při osteochondróze jsou meziobratlové ploténky zničeny, jejich výška klesá, což vede k tomu, že kloubní pouzdra fasetových kloubů jsou v neustálém napětí. Způsobuje bolest. Navíc se bolest zvyšuje ke konci dne, zejména při prodloužené nucené pozici.
Příčiny osteochondrózy v krční páteři
Jednou z klíčových příčin osteochondrózy je evoluční nepřizpůsobivost páteře vysokým vertikálním zátěžím. Lidští předkové chodili po čtyřech nohách, jako ostatní savci. Netrpěli osteochondrózou, protože v horizontální poloze těla je intradiskální tlak dvakrát menší než ve vertikální poloze. Podle evolučních standardů k přechodu do vzpřímeného držení těla došlo nedávno a páteř prostě neměla čas přizpůsobit se vysokému vertikálnímu zatížení. Takže spolu se vzpřímenou chůzí člověk získal i onemocnění pohybového aparátu.
Struktura lidského krku ho činí ještě zranitelnějším. Lidská krční oblast se skládá ze sedmi malých pohyblivých obratlů, které jsou navzájem kloubově spojeny jako dětská pyramida. Tuto strukturu lze jen stěží nazvat stabilní mimo klidový stav. Kromě toho je svalový rámec v této oblasti slabý a zatížení může být vysoké - to vše činí krk zranitelným. Jakékoli zranění je plné následků. I když bylo poškození v jiné části páteře, redistribuce zátěže může být příčinou osteochondrózy.
Dalším faktorem je stárnutí. Do 21. roku života je dokončena tvorba kostry a chrupavkové tkáně a poté začíná nevratný proces stárnutí (degenerace). Výživa chrupavkové tkáně probíhá pouze difúzí a pokud meziobratlová ploténka nepřijímá dostatek živin, začíná se postupně zhoršovat.
Kromě toho je rozvoj cervikální osteochondrózy podporován:
- Autoimunitní onemocnění. Zapojují tělu vlastní buňky do patologického procesu destrukce chrupavkové tkáně.
- Infekce, hormonální nerovnováha, pomalý metabolismus - všechny tyto poruchy krevního oběhu mohou také sloužit jako faktory rozvoje osteochondrózy.
- Sedavý způsob života, pracovní podmínky, ve kterých člověk tráví většinu času ve vynucené statické poloze.
- Vysoké zatížení vedoucí ke zranění může vést ke stlačení.
- Genetické defekty spojené se slabostí muskuloskeletálního systému a méněcenností chrupavkové tkáně.
Páteřní kanál v krční páteři je velmi úzký, takže vysoká zátěž, jakákoli porucha nebo poranění může vést k útlaku míchy. A to je velmi nebezpečné.
Navíc touto oblastí prochází velké množství nervových zakončení a cév. Pokud krev přestane proudit do mozku ve správném objemu, může dojít k mrtvici.
Diagnostika
Během počáteční diagnózy cervikální osteochondrózy lékař shromažďuje anamnézu pacienta. Zjišťuje, co to bolí a jak, s jakou intenzitou, při cvičení nebo v klidu, v kterou denní dobu to bolí víc, zda nedošlo k poranění krční páteře.
Při vyšetření krku lékař prohmatává krční obratle a svaly, lymfatické uzliny; posoudí rozsah pohybu, vyloučí nebo potvrdí radikulární syndrom.
Poté, k vyloučení autoimunitních onemocnění, je předepsána laboratorní diagnostika: celkový krevní obraz, ESR, revmatoidní faktor, antigen HLA B27.
Hlavní roli při stanovení diagnózy hraje radiografie, počítačová tomografie a magnetická rezonance.
Radiografie pomáhá posoudit stav kostních struktur; měkké tkáně a chrupavky nejsou na snímcích zobrazeny. Pro vizualizaci těchto struktur se injektuje kontrastní látka: angiografie, diskografie, myelografie.
Počítačová tomografie (CT). Tato metoda také využívá principu radiografie, ale pomocí počítačového zpracování je možné získat sérii snímků podélných a příčných řezů, na kterých je vidět kostní a chrupavková tkáň.
Zobrazování magnetickou rezonancí (MRI). Je to „zlatý standard“ v diagnostice patologií, včetně chrupavek a měkkých tkání. MRI poskytuje pohled nejen do struktury orgánů a tkání, ale také do jejich fungování. V případě osteochondrózy je častou komplikací kýla páteře. MRI umožňuje diagnostikovat proces tvorby kýly v počátečních stádiích.
Léčba
Léčba osteochondrózy krční páteře spočívá v konzervativních metodách. Nejprve se uvolní syndrom bolesti a poté jsou předepsány různé postupy. Ale v nejextrémnějších případech, kdy bolest neustupuje déle než tři měsíce a nepomáhají léky, je jedinou možností operace.Nechirurgické metody léčby
Osteochondróza ovlivňuje systém osteochondrózy po mnoho let, takže léčba bude nějakou dobu trvat. Musíte být trpěliví. Cíle konzervativní léčby:- Odstraňte bolest.
- Zmírnit zánět.
- Obnovte funkce míšních kořenů.
- Zpevněte svalový korzet a vazy.
Konzervativní léčba zahrnuje medikamentózní terapii a fyzikální terapii. Léky pomáhají zmírňovat bolest při exacerbaci a fyzioterapie pomáhá nastartovat samoléčebné procesy těla.
Při silné bolesti s radikulárním syndromem se provádějí tzv. „blokády“: lék se podává v těsné blízkosti zaníceného kořene míšního nervu.
Fyzioterapeutická léčba je založena na přírodních a uměle vytvořených fyzikálních faktorech: chlad, teplo, elektrický proud, magnetické záření, laser a další. K jejich opětovnému vytvoření se používají speciální zařízení, zařízení a ruční techniky.
Laserová terapie — biologická aktivace procesů regenerace meziobratlové ploténky. Tělo se začne samo léčit.
Plazmatická terapie (PRP terapie) - injekce plazmy izolované z pacientovy krve. Plazma je bohatá na krevní destičky, růstové faktory a hormony. Po injekcích dochází ke zvýšení lokální imunity a nastartování regeneračních procesů.
Akupunktura - stimulace nervových zakončení speciálními jehlami. Zlepšuje metabolismus v postižených oblastech, zmírňuje bolest.
Terapie rázovou vlnou - vystavení vysokofrekvenčním vlnám. Umožňuje spustit přirozené procesy obnovy.
Kineziterapie - pohybová terapie. Může být aktivní (fyzikální terapie) a pasivní (masáže, trakce). Cvičebná terapie posiluje zádové svaly, trakce uvolňuje napětí a bolest. Vybráno s přihlédnutím k individuálním charakteristikám pacienta.
Manuální terapie a masáže - působení na měkké tkáně a klouby s cílem obnovit rovnováhu v těle a synchronizovat procesy. Obnovte pohyblivost a odstraňte bolest.
Tejpování - lepení speciálních náplastí na kůži v místech, kde je potřeba ovlivňovat receptory natažení a stlačení svalů. Dokáže uvolnit a zlepšit tón.
V období akutní bolesti se pacientovi doporučuje nosit speciální obvazy a límce kolem krku, aby se zmírnilo zatížení páteře.
Pozitivního efektu konzervativní léčby je dosaženo během 2–3 měsíců. Pokud není výsledek, pacientovi se doporučuje podstoupit operaci.
Chirurgické metody pro léčbu osteochondrózy
Chirurgie v případě cervikální osteochondrózy je extrémním opatřením, které vyžaduje zvláštní indikace. Chirurgický zákrok se doporučuje, pokud:- Bolest nelze zmírnit terapeutickou léčbou po dobu delší než 3 měsíce.
- Je tam vyhřezlá ploténka.
- Ztráta citlivosti v končetině
Pooperační rehabilitace také vyžaduje čas a může zahrnovat terapeutickou léčbu.
Cervikální osteochondróza je komplexní degenerativní onemocnění. Nelze to nechat bez léčby. Takové závažné poruchy v pohybovém aparátu mohou vést k invaliditě. Bolest krku se může stát chronickou a osteochondróza se může rozšířit do několika částí páteře. Včasná prevence může zabránit rozvoji tohoto onemocnění.
Prevence
Aby byla vaše krční páteř zdravá, je nezbytná každodenní fyzická aktivita. Výživa meziobratlových plotének nastává při pohybu, proto je nesmírně nutná. Je důležité, aby zátěže byly optimální a pravidelné.
Pokud práce vyžaduje neustálý statický postoj, je nutné pravidelné zahřívání. A doma po pracovním dni si můžete na chvíli lehnout na záda na rovnou plochu a pod krk si dát polštář. Tato metoda pomůže obnovit krční zakřivení páteře a odstranit svalové napětí.
V prevenci cervikální osteochondrózy je důležité správné držení těla během spánku. Pokud člověk ráno vstává s bolestí krku, znamená to, že svaly neměly čas na odpočinek a zotavení. Zde pomůže ortopedický polštář, který se vybírá individuálně na 3–5 let.






























